Abklärung Fieber ohne Fokus 0-36 Monate
17.11.23 - Präzisierung Bemerkung Definition Neugeborene: Ab ca. 34 SSW zählt das chronologische Alter (nicht das korrigierte), um als Neugeborenes mit hohem Risiko zu gelten (immunologische Interaktion mit Flora)
12.11.18 - Mit relevanten Artikeln verlinkt
- Einführung
- Anamnese
- Klinische Untersuchung
- Diagnostik
- Übersichtstabelle zum Vorgehen bei Fieber ohne Fokus 0 – 36 Monate
- Anhang Hilfe für klinische Beurteilung
Autor: L. Simma, M. Büttcher, T.J. Neuhaus, P. Imahorn
Version: 03/2017
Einführung
In ca. 15-20% der Fälle besteht bei Neugeborenen, jungen Säuglingen und Kleinkindern kein klar eruierbarer Fokus.
Obwohl die häufigste Ursache ein viraler Infekt ist, liegt bei Kindern, die auf eine Notfallstation zugewiesen werden, die Häufigkeit von invasiven bakteriellen Infektionen (IBI) wie Meningitis, Sepsis, HWI, Pneumonie und osteo-artikulärer Infektion bei ca. 10-30%.
Ziel
Dieses Merkblatt soll ein differenziertes Management empfehlen, um einer Unter- bzw. Überdiagnostik entgegenzusteuern sowie eine adäquate empirische antimikrobielle Therapie für eine potentiell invasive bakterielle Infektion empfehlen.
Ausgenommen von dieser Richtlinie (= interdisziplinäre Besprechung notwendig)
Kinder mit
- angeborener Immundefizienz
- anatomischer oder funktioneller Asplenie
- immunsuppressiver Therapie
- maligner Neoplasie mit/ohne Chemotherapie
- Herzvitium mit erhöhtem Endokarditisrisiko
- Stoffwechselerkrankungen z.B. MCAD-Mangel, AGS…
Wichtige allgemeine Aspekte und Definitionen
Allgemeinzustand (AZ)= Bewusstseinszustands, Interaktion, Aktivität, Trinkverhalten
Hochrisiko Patienten:
Neugeborene
- Klinische Symptome für eine late-onset-sepsis (= ab 3. Lebenstag) sowie Entzündungslabor beim Neugeborenen sehr unspezifisch und wenig hilfreich. Nicht zum Ausschluss einer Sepsis oder Meningitis brauchbar.
- Late-onset-sepsis ist deutlich häufiger mit einer Meningitis assoziiert. Positive Liquorkulturen mit unauffälliger Zellzahl/Chemie sind möglich, sowohl für Gram pos. wie auch Gram neg. Keime.
- Falls bei NG positiver Influenza oder RSV Nachweis und persistierend reduzierter AZ: grosszügig kompletter "Sepsis work-up" und Start empirische Therapie
Kinder mit reduziertem AZ (insbesondere nach Antipyrese); persistierende Tachykardie; Tachypnoe/Dyspnoe/Atemnotsyndrom; Rekapillarisierungzeit verlängert)
An HSV-Encephalitis denken, wenn Fieber plus enzephalopathische Zeichen/Symptome vorhanden sind
Diagnostik/Therapie
Bei <90 Tage: Fiebermessung immer rektal
Liquorpunktion:
- soll beim Neugeborenen immer (* siehe unten)
- beim Säugling in schlechten AZ grosszügig
- beim älteren Kind bei klinischem Verdacht
Bei telefonischer Meldung eines Gram-negativen Befundes im Liquor: bei Neugeborenen bereits Umstellung der empirischen Therapie auf Ceftriaxon plus Amikacin (statt Amoxicillin plus Amikacin).
Anamnese
- Symptome und Zeichen für Infektion (Rhinitis, Husten, Erbrechen, Diarrhoe, Ausschlag, Bauchschmerzen, Kopfschmerzen, Photophobie, Gelenk-/Weichteilschmerzen, Bewegungseinschränkung, Schonung)
- Umgebungsanamnese
- Impfanamnese
- Reiseanamnese
- Antibiotische Therapie in den letzten 7 Tagen, Frühgeburtlichkeit, Risiko vertikal übertragene Infektion (Neonaten bis 28 Tage), Komorbiditiät / Chronische Erkrankung

-
Informationen die mit
einem erhöhten IBI-Risiko verbunden sind (Red flags)
- Ausgeprägte elterliche Sorge, dass aktuelle Erkrankung anders ist
- Kein gutes "Bauchgefühl" bei Triage Pflege und Untersucher
- Verhaltensänderung (z.B. Trinkverhalten, "anderes" Schreien/Weinen, Irritabilität, Lethargie, Schläfrigkeit)
- Tachy/Dyspnoe, Zyanose
- Ungeimpft bzw. teilgeimpft (<2 Dosen Pneumokokken, Hämophilus influenzae b)
Klinische Untersuchung
Der klinische Eindruck betreffend Allgemeinzustand (AZ) und Verhalten des Kindes ist eine gute Orientierung bezüglich Vorliegens einer schweren Infektion.
Guter AZ oder schlechter AZ:
mögliche Zeichen für schlechten AZ sind
- Lethargie, ungewöhnliche/fehlende Interaktion, unstillbares Weinen, Tachykardie, Tachypnoe, Zyanose, gestörte Mikrozirkulation (Rekapillarisierung)
- Siehe ebenfalls Pediatric risk score unten unter Anhang
- Neugeborene: Trinkschwäche, Erbrechen, Irritabilität/Lethargie, Tachypnoe/Apnoe, Brady-/Tachykardie, schlechte Perfusion, Hypothermie
Fokale Infektzeichen? Immer 7 Ursachen systematisch suchen:
- Meningitis, Otitis media, Pharyngitis/Tonsillitis, Pneumonie, Pyelonephritis, Osteomyelitis/Arthritis und Appendicitis. Zudem: Ausschlag? Petechien?
Diagnostik
Blutbild: Hämatogramm mit Differenzialblutbild (HG2)
Biomarker im Blut: CRP, Procalcitonin (PCT, i.d.R. nur <90 Tage)
- PCT steigt früher an wie CRP.
Falls Anamnese >12-24h: nur CRP verwenden
Bewertung:
- CRP >80mg/l oder Leuc >20 G/l suggestiv für IBI
- CRP <20mg/l oder PCT <0.5 ug/l nicht suggestiv für IBI
Urin: sterile Gewinnung (Details siehe HWI Merkblatt)
Blutkultur im Rahmen Sepsis work-up
Blutgasanalye (BGA) mit Blutglucose, Elektrolyte (Na, K, Ca, Cl)
Thorax-Röntgen ap indiziert z.B. bei persistierender Tachypnoe/-dyspnoe/ANS, Hypoxämie (O2-Sättigung < 94%)
Liquordiagnostik (Komponenten und Minimalmengen, Details s. Kispi-Wiki Merkblatt):
- Chemie (Protein, Glucose = 6 Tropfen)
- Zellzahl (mindestens 6 Tropfen)
- Kultur 10 Tropfen
- falls indiziert: Enterovirus-PCR 3 Tropfen, Multiplex-PCR 4 Tropfen (immer mit Kultur).
Reihenfolge der Abnahme: Kultur, Chemie, Reserve, Zellzahl als letztes Abnehmen (Minimierung von Blutkontamination)
Übersichtstabelle zum Vorgehen bei Fieber ohne Fokus 0 – 36 Monate
hier klicken für grosse Ansicht
Bemerkung Definition Neugeborene: Ab ca. 34 SSW zählt das chronologische Alter (nicht das korrigierte), um als Neugeborenes mit hohem Risiko zu gelten (immunologische Interaktion mit Flora)
**Lumbalpunktion (LP): Kontraindikationen
- Hämodynamisch Instabil/Schock, Respiratorische Einschränkung,
- Koma
- Fokale Neurologie oder Krampfanfälle (innert der vergangenen 30 Minuten und /oder Bewusstsein noch nicht wiedererlangt)
- Zeichen von Hirndruck: Schwindel, Ataxie, Diplopie, Abnormale Pupillenreaktion, Papillenödem (spätes Zeichen)
- Koagulopathie/Thrombocytopenie (<50G/l)
- Weichteilinfekt an der Punktionsstelle
- Verdacht auf fulminante Menigokokken Sepsis.
- gespannte Fontanelle ohne andere Hirndruckzeichen ist keine Kontraindikation.
Anhang Hilfe für klinische Beurteilung
Pediatric Early Warning Score
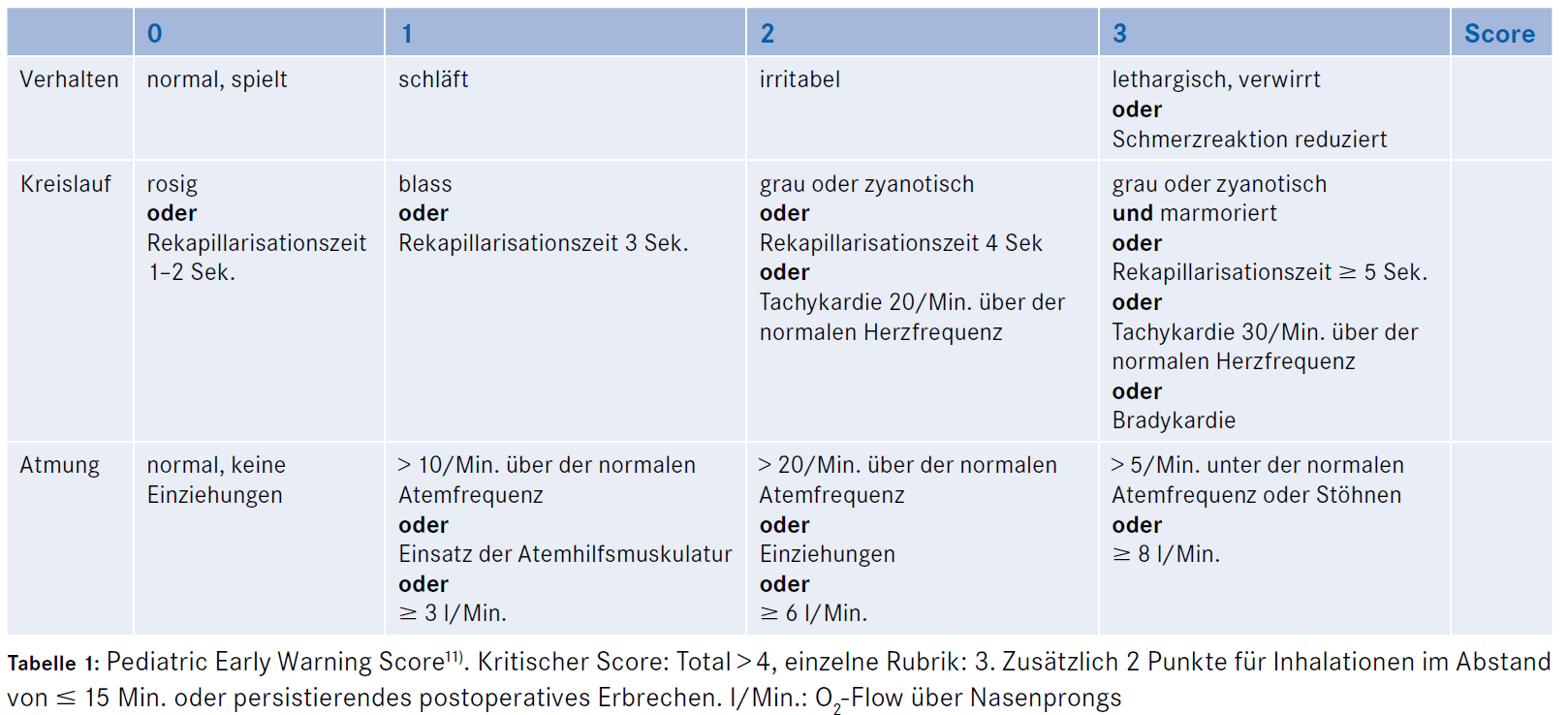

aus Frey, B et al. Die Früherkennung und Frühtherapie des septischen Schocks kann Leben retten. Paediatrica 2011
Literatur
- Gomez B,et al; European Group for Validation of the Step-by-Step Approach. Validation of the "Step-by-Step"Approach in the Management of Young Febrile Infants. Pediatrics. 2016 Aug;138(2).
- Mintegi S, et al. Outpatient management of selected young febrile infants without antibiotics. Arch Dis Child. 2016.
- Bonadio W, et al. Meta-analysis to Determine Risk for Serious Bacterial Infection in Febrile Outpatient Neonates With RSV Infection. Pediatr Emerg Care. 2016 May;32(5):286-9.
- Schroeder AR, et al. Diagnostic accuracy of the urinalysis for urinary tract infection in infants <3 months of age. Pediatrics. 2015 Jun;135(6):965-71.
- Le Doare K, et al. Fifteen minute consultation: managing neonatal and childhood herpes encephalitis. Arch Dis Child Educ Pract Ed. 2015 Apr;100(2):58-63.
- Milcent K et al. Use of Procalcitonin Assays to Predict Serious Bacterial Infection in Young Febrile Infants. JAMA Pediatr. 2016 Jan;170(1):62-9.
- Uptodate online: Febrile infant (younger than 90 days of age): Outpatient evaluation
- Clinical Practice Guidelines, Royal Children's Hospital Melbourne
