Periphere Fazialisparese (incl. frühe Neuroborreliose)
11.11.25 - Ambulante Nachkontrolle präzisiert
21.11.24 - Steroide bei idiopathischer Parese: KANN statt Soll (Facial Function in Bell Palsy in a Cohort of Children Randomized to Prednisolone or Placebo 12 Months After Diagnosis 2024 JC 21.11.2024)
21.10.20 - Bilder wieder eingefügt
19.07.20 - Zuweisungsprozedere an Epic angepasst (kein E-Mail nötig)
- Ätiologie periphere Fazialisparese
- Anamnese
- Klinik
- Diagnostik
- Beurteilung Diagnostik, weitergehende Diagnostik
- Therapieindikationen
- Adjuvante Therapie
- Prognose/Verlauf
- Ambulante Nachkontrolle / Nachsorge
- Quellen
Autoren: Dr. Büttcher (Kinderinfektiologie), Dr. Bauder (Neuropädiatrie), Dr. Simma und Dr. Imahorn (Kindernotfallmedizin), Dr. Schmitter (Pädiatrie), A Donas (KJNO)
Version: 04/2019, akt 11/2024
Ätiologie periphere Fazialisparese
- 50-70% idiopathisch (Bell’s palsy)
- 30-90% Neuroborreliose (saisonales Auftreten, besonders Sommer-/Herbstmonate) je nach Gegend und Studie sehr unterschiedliche Häufigkeit
- 10-20% viral (VZV, HSV, EBV, CMV, Enteroviren, Mumps u.a.)
- selten: otogen, traumatisch, Guillain-Barré-Syndrom, leukämische Meningeosis, arterielle Hypertonie, Tumoren (intrakraniell, Knochen-, Parotistumoren), Sarkoidose, Melkersson-Rosenthal-Syndrom (Trias: Fazialisparese, Lippenschwellung, Lingua plicata)
Anamnese
- Saison: Zeckenaktivität und Manifestationszeit (April-Dezember)
- Zecken-Exposition (Aufenthalt in Wiesen und Wald)?
- Erythema migrans?
- Vorausgehende Infekte?
- Erstmaliges Auftreten?
- Beginn der Symptomatik
Klinik
Lokal:
- Periphere Fazialisparese (Stirnast mitbetroffen) vs. zentrale/supranukleäre Fazialisparese (Stirnast ausgespart = Augenschluss komplett möglich)?
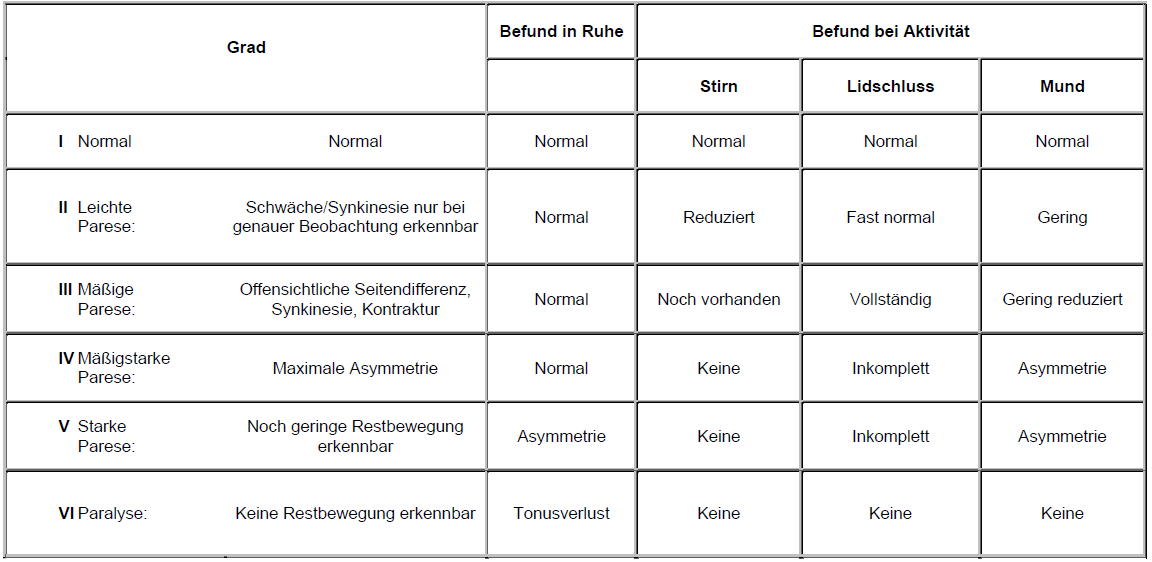
- Grading der Fazialisparese nach House-Brackmann (Tabelle 1)
- Ausschluss anderer Hirnnerven-Ausfälle, insbesondere Bulbusabduktion (Abducensparese?), Sensibilitätsstörung im Gesicht (Trigeminusdysfunktion?), sonst neurologisches Konsil
ZNS:
- Meningitische Zeichen (Kopfschmerzen, Nackensteifigkeit)?
- Kopfschmerzen, Nausea/Vomitus, Inappetenz, «Fatigue»
- Wesensveränderung
HNO:
- Otitis media, Vesikel auf Trommelfell, Otitis externa
- Schwindel, Tinnitus?
- Hörminderung oder Geschmacksstörung?
- Enoral: Herpesläsionen?
Allgemein:
- Fieber (selten)
- Blutdruck messen - Ausschluss arterielle Hypertonie
- vollständige körperliche Untersuchung
Tabelle 1: House-Brackman Facial Nerve Grading System (LINK grössere Ansicht)
Diagnostik
- Blutentnahme: Blutbild (HG2 = maschinell differenziert), CRP, Glucose, Borrelien Serologie, Serothek
- Liquorpunktion: Zellzahl mit Diff., Eiweiss, Glucose, CXCL-13 im Liquor*, Reserve Liquor, falls Pleocytose: Borrelien Ak-Liquor-Serum-Index (AKI)* *
*CXCL 13 Liquor: Minimalmenge: 150µl (5 Tropfen)
**AKI Index Liquor: Minimalmenge: 1ml (20 Tropfen)
sh. auch Rationelle Liquordiagnostik INS
Beurteilung Diagnostik, weitergehende Diagnostik
Liquorresultate:
Pleozytose mit <75% mononukleäre Zellen → Multiplex PCR ("Meningitis" Panel nachbestellen)
Algorithmus (LINK grössere Ansicht):
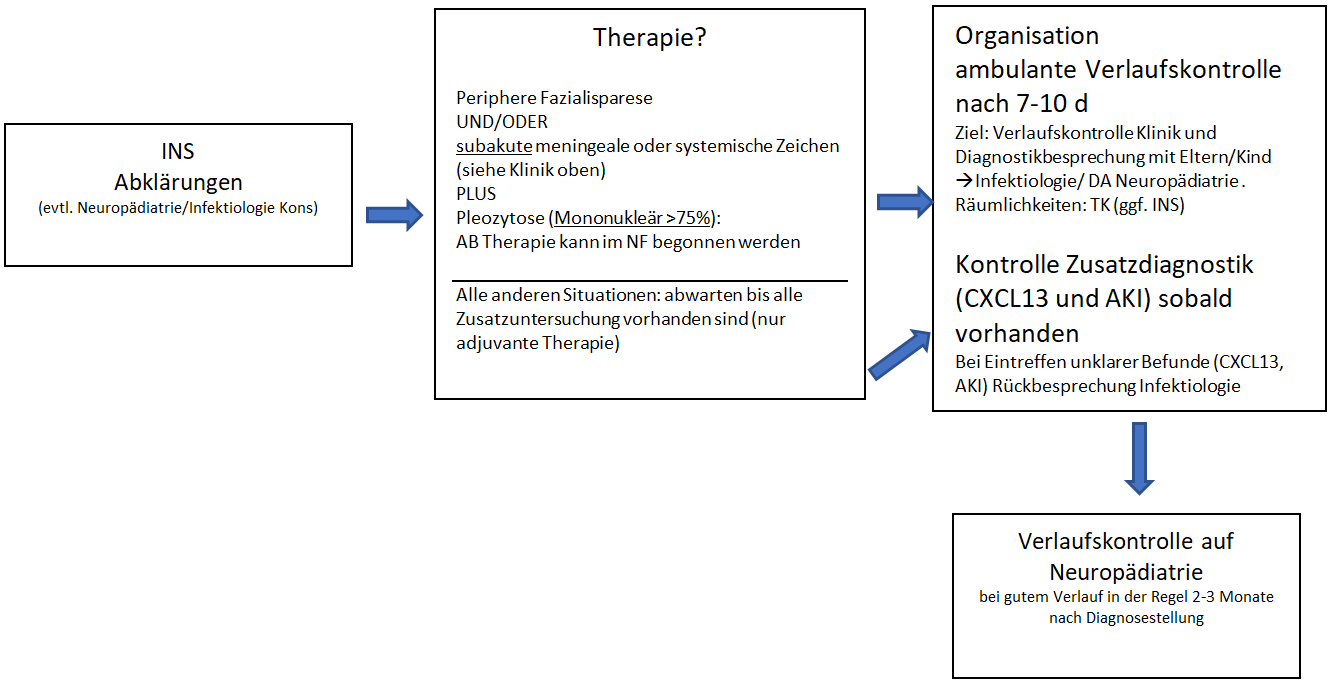
Therapieindikationen
a) Periphere Fazialisparese und/oder subakute meningeale oder systemische Zeichen (siehe Klinik oben) PLUS Pleozytose (Mononukleär >75%): Therapie kann im NF begonnen werden.
Kontrolle Zusatzdiagnostik (CXCL13 und AKI) sobald vorhanden
b) alle andere Situationen: abwarten bis Diagnostik vollständig.
Indikation einer Therapie
- Positiver AKI (Borrelien Ak – Liquor-Serum Index)
ODER - CXCL-13 > 55pg/ml
ODER - Serokonversion 3-6 Wochen nach akuter Klinik
Antimikrobielle Therapieoptionen
Ceftriaxon 80mg/kg/dos 1 x tgl. (max. 2g/d) per 14d
Doxycyclin >8 Jahren: 2mg/kg/dos 2x tgl. (max. 200mg/d) per 14d
Ausnahme: kann auch unter sehr schwierigen Umständen bei Kindern < 8 Jahren als Option gewählt werden. Eltern müssen entsprechend informiert werden. (Sonnenschutz nicht vergessen. Doxycyclin darf nicht mit Milch oder anderen calciumhaltigen Lebensmitteln zeitgleich eingenommen werden. Nicht direkt vor dem Zubettgehen – Cave: Reflux).
Adjuvante Therapie
Steroide
Falls keine Anhaltspunkte für Neuroborreliose und wenn Fazialisparese < 5 Tage besteht kann evaluiert werden, ob Steroide einen individuellen Nutzen haben können. Die Spontanheilungsrate und die Geschwindigkeit der Heilung sind spontan sehr gut:
Prednisolon p.o. (z.B. Spiricort®) 1-2 mg/kg (max. 50 mg) p.o. 24-stdl. morgens für 7 Tage
Immer Augenschutz mit:
- Am Tag: Ersatz Tränenflüssigkeit (z.B. Viscotears®, Lacrinorm® o.a.) alle 1-2 Stunden
- In der Nacht: Augenverband (z.B. Eycopad Augenkompressen und Transpor-Pflaster) mit Vitamin A-Salbe (z.B. Vitamin A Blache®)
- Falls das Auge gerötet ist: ophthalmologisches Konsilium
Prognose/Verlauf
Neuroborreliose:
Bei Kindern und Jugendlichen insgesamt gut. Klinische Besserung innert der ersten 4 Wochen nach Therapiebeginn bei 60-70%. Studienresultate zeigen, dass sich die Fazialisparese bei gegen 90% vollständig erholt Dauer der Symptome vor Behandlung, Therapieart (Ceftriaxon, Doxycyclin, Penicillin) haben keinen Einfluss auf diesen Langzeitverlauf.
Idiopathische Facialisparese:
Bei ca. 90% vollständige Erholung, erste klare klinische Besserung erst nach 10 Tagen bis 3 Wochen zu erwarten
Günstige Prognose falls nach 3 Wochen klinische Besserung
Ambulante Nachkontrolle / Nachsorge
Nachkontrolle bei uns in jedem Fall (auch wenn keine Neuroborreliose) nach 7-10 Tagen via Zuweisung pädiatrische Infektiologie (ggf. zusätzlich Neuropädiatrie), falls kein Platz ausweichen auf Räumlichkeiten der Notfallstation für die Konsultation Infektiologie/Neuropädiatrie möglich.
Quellen
- Södermark L et al. Neuroborreliosis in Swedish Children: A Population-based Study on Incidence and Clinical Characteristics . The Pediatric Infectious Disease Journal • Volume 36, Number 11, November 2017
- Stanek G et al . Lyme borreliosis: Clinical case definitions for diagnosis and management in Europe. Clin Microbiol Infect. 2011 Jan;17(1):69-79
- Mygland A et al. EFNS guidelines on the diagnosis and management of European Lyme neuroborreliosis . European Journal of Neurology 2010, 17: 8–16
- Rauer S., Kastenbauer S. et al., Neuroborreliose, S3-Leitlinie, 2018; in: Deutsche Gesellschaft für Neurologie (Hrsg.), Leitlinien für Diagnostik und Therapie in der Neurologie
- Remy et al. Cerebrospinal fluid CXCL13 as a diagnostic marker of neuroborreliosis in children: a retrospective case-control study. Journal of Neuroinflammation (2017) 14:173
- Cross A et al. Revisiting doxycycline in pregnancy and early childhood – time to rebuild its reputation? EXPERT OPINION ON DRUG SAFETY, 2016 VOL. 15, NO. 3, 367–382
- Boast A et al. QUESTION 1: Teething issues: can doxycycline be safely used in young children? Arch Dis Child. 2016 Aug;101(8):772-4
- Pöyhönen H et al. Dental staining after doxycycline use in children. J Antimicrob Chemother 2017; 72: 2887–2890
Bell’s Palsy in Children (BellPIC): protocol for a multicentre, placebo-controlled randomized trial. https://doi.org/10.1186/s12887-016-0702-y - Skogman BH et al. Long-term Clinical Outcome After Lyme Neuroborreliosis in Childhood. Pediatrics 2012:130(2):262-9
- Drack FD et al. Outcome of peripheral facial palsy in children - a catamnestic study. Eur J Paed Neurol 2013:17(2):185-91
- Facial Function in Bell Palsy in a Cohort of Children Randomized to Prednisolone or Placebo 12 Months After Diagnosis. Babl et al 2024 https://doi.org/10.1016/j.pediatrneurol.2024.01.011
